
| 欢迎光临中华医学会内分泌病学分会官方网站 |
 |
|
2013加拿大糖尿病学会临床实践指南解读
肖新华 北京协和医院 2014-4-9 点击:24912
目前,全球糖尿病负担加重,给生命健康带来威胁,同时给社会和家庭带来沉重的经济负担。在加拿大,糖尿病是终末期肾脏病、非创伤性截肢、致盲的主要原因,糖尿病患者因终末期肾脏病住院的人次比一般人群多12倍。鉴于此,基于患者肾功能评估和调整降糖治疗对安全实现血糖达标并减少低血糖具有重要意义。而依照循证医学证据制定操作性强的指导意见则有助于在临床实践中对糖尿病合并慢性肾脏病(CKD)患者进行良好的血糖管理。 近期,加拿大糖尿病学会发布了2013糖尿病防治临床实践指南(以下简称“指南”),从糖尿病诊断、治疗、合并CKD等多方面进行了详细阐述,以更好地指导临床医务工作者,使广大糖尿病患者受益。本文拟对该指南进行解读。 糖化血红蛋白纳入糖尿病诊断标准
糖尿病显著的病理生理学特征为胰岛β细胞功能缺陷及胰岛素抵抗。针对这两项病理生理改变,应用优化的血糖控制策略是改善糖尿病患者预后的关键,否则,长期的高血糖状态可引起眼底、肾脏、神经系统病变等微血管并发症,及心血管疾病等大血管病变,严重威胁生命健康。
指南重新明确了糖尿病的诊断标准(表1):空腹血糖(FPG)≥7.0 mmol/L,或糖化血红蛋白(HbA1c)≥6.5%,或75g口服葡萄糖耐量试验(OGTT)后2小时血糖(2h PG)≥11.1mmol/L,或随机血糖≥11.1 mmol/L。如果有临床高血糖症状,达到单项指标就可诊断为糖尿病;无高血糖症状且单项指标升高者,则需改日进行复查(FPG、HbA1c、OGTT 2h PG)。如果上述指标中有两项均达到上述诊断标准,则糖尿病诊断成立。对于可疑1型糖尿病患者(年轻、消瘦或高血糖症状,尤其是尿酮体阳性或酮症起病患者),不能因进行相关检查而耽误治疗,以防止病情快速恶化。
表1 2013年加拿大糖尿病学会指南推荐的糖尿病诊断标准
 该指南指出,糖尿病前期包括空腹血糖受损(IFG,FPG 6.1~6.9mmol/L)、糖耐量减低(IGT,OGTT 2hPG 7.8~11.0 mmol/L)或HbA1c介于6.0%~6.4%的状况,这类人群发生糖尿病及其并发症的风险较高。
近年来,由于具有监测简便、结果稳定、可预测微血管并发症等优势,临床医生越来越倾向于将HbA1c作为诊断和筛查糖尿病的指标之一。但是考虑到目前我国HbA1c检测方法的标准化程度不够,我国暂不采用HbA1c作为诊断指标。
在降糖达标值方面,指南沿袭了2008版指南所推荐的降糖目标HbA1c≤7.0%,对病程较短、无心血管疾病和预期寿命较长的患者,可在无低血糖事件的情况下严格控制HbA1c≤6.5%;对预期寿命较短、曾发生过低血糖、严重疾病的患者以及强化治疗后仍无法达到目标血糖的糖尿病患者,将HbA1c控制在≤8.5%更合适。
另外,该指南再次强调了低血糖事件的危害,提出在临床治疗中应仔细评估低血糖事件与降糖获益的利弊关系,以选择适合患者的降糖治疗方案。
糖尿病合并肾功能损伤患者,需尽快控制血糖
在加拿大,糖尿病是引起肾脏疾病的主要原因,肾脏疾病直接影响寿命及生活质量。指南指出,CKD的确诊需要检测白蛋白尿、估算肾小球滤过率(eGFR)并进行肾功能分期。在糖尿病肾病的早期阶段,肾功能受损的速度相对慢[eGFR每年降低1~2 ml/(min·1.73m2)],较一般人群(eGFR每年降低0.5~1 ml/(min·1.73m2)没有明显增加。然而在肾病晚期,肾功能加速衰退[eGFR每年降低5~10 ml/(min·1.73m2)],快速进展到终末期肾脏病阶段。
已有的循证医学证据证实,强化血糖控制和优化降压可以延缓肾脏损伤的发展,有助于改善CKD转归。鉴于此,为了降低糖尿病患者肾病发生及发展的风险,应在确诊糖尿病后尽快开始血糖控制,选择合适的降糖方案,安全、平稳降糖,并避免血糖大幅度波动。
另外,所有糖尿病和CKD患者均为心血管高危人群,随着尿白蛋白增多、eGFR下降,发生心血管事件或进展为终末期肾脏病的风险增加,预后不佳,因而应在血糖控制基础上进行血压控制等积极的综合治疗,预防心血管疾病。指南指出,肾素-血管紧张素-醛固酮系统(RAAS)抑制剂有独立于控制血压的减少蛋白尿、延缓糖尿病肾病进展的作用。其中,血管紧张素转换酶抑制剂(ACEI)和血管紧张素受体拮抗剂(ARB)的心肾保护作用等效,均可用于糖尿病合并肾病患者的降压治疗。
依据指南选择降糖药物,优化CKD患者血糖控制
患者的肾功能水平以及降糖药物的药代动力学特征是糖尿病合并CKD患者选择降糖药物的重要参考。研究显示,当eGFR<60 ml/(min·1.73m2)时,大多数口服降糖药的药代动力学特征将会改变,低血糖及其他不良反应的发生风险明显升高。在指南中降糖药物选择章节推荐的几种非胰岛素类降糖药物中,仅瑞格列奈被推荐安全用于CKD的全程,包括肾小球滤过率<15 ml/(min·1.73m2)的终末期肾病患者(表2)。
表2 2013年加拿大糖尿病学会指南:在CKD患者中,瑞格列奈可全程安全使用
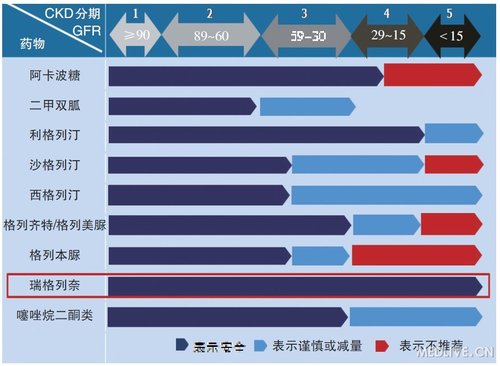 加拿大指南推荐瑞格列奈用于全程是基于一系列药代动力学、临床安全性的证据支持。作为格列奈类的代表药物,瑞格列奈通过刺激早相胰岛素分泌降低餐后血糖,可使HbA1c水平降低1.5%~2.0%,且其对胰岛素分泌的刺激作用具有血糖依赖性,模拟生理胰岛素分泌,因此,不引起高胰岛素血症而诱发低血糖。另外,瑞格列奈代谢产物无降糖活性,主要经肝脏排泄,仅<8%经肾脏排泄,服药后迅速起效,达峰时间及半衰期均为1小时。
Ⅰ期临床试验(Clin Pharmacol Ther 2000,67: 7-15)结果显示,对肾功能正常的患者和不同分期的CKD患者同时应用瑞格列奈7天,其血药浓度并没有明显差异,各组内比较第7天与第1天血药浓度无显著差异,提示瑞格列奈在CKD患者体内无蓄积。另一项关于瑞格列奈安全性及有效性的研究(Diabetes Care 2003,26: 886)显示,应用瑞格列奈治疗2型糖尿病患者时,低血糖发生风险与肾功能损伤程度(包括重度肾功能不全)无关。一项对2型糖尿病合并CKD [GFR<60 ml/(min·1.73m2)]老年人群口服降糖药处方进行横断面调查的研究(Nefrologia 2012,32:367)显示,在合并CKD 4期的2型糖尿病人群中,瑞格列奈的使用率高达76.7%;患者的肾功能越差,瑞格列奈的使用比例越高。
上述可见,临床医生依据指南推荐,针对性选择降糖方案,在2型糖尿病合并CKD的患者中合理应用瑞格列奈,会使患者更大受益。
糖尿病合并CKD患者中,血糖控制对于延缓肾功能衰退非常重要,而这类患者降糖药物的选择需要考虑到患者肾功能。根据该指南推荐,瑞格列奈是唯一被推荐可用于CKD 1~5期患者且无需调整剂量的降糖药物,是优化糖尿病合并CKD患者血糖控制的合理选择之一。 |
|
|
中华医学会内分泌学分会 |